慢性胃炎 総論
2014.12.18 メディビトの知恵概要
・慢性胃炎とは、ピロリ菌の持続感染が主な原因の胃の炎症であり、消化性潰瘍や胃癌の発生に関連する。
・消化性潰瘍や胃癌のリスクとして重要である。
ポイント
・慢性胃炎は無症状であることも多いため、スクリーニングの内視鏡検査などにて形態学的に確認されることが多い。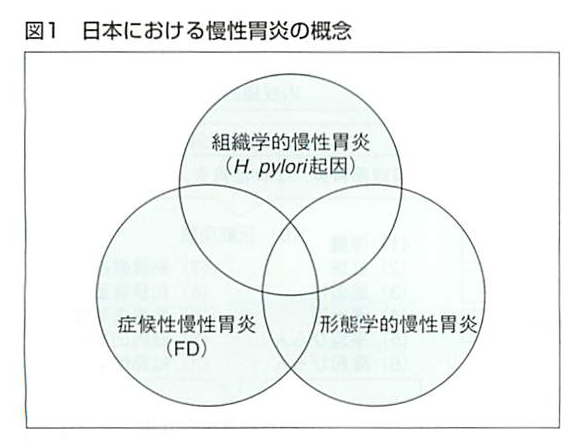
・組織学的慢性胃炎:胃粘膜の萎縮性変化を伴う。
・形態学的慢性胃炎:木村・竹本の内視鏡検査による胃粘膜の萎縮性変化の範囲分類が用いられる。
・症候性慢性胃炎:機能性ディスペプシア〈FD〉であり、問診により診断する。
診断
・慢性胃炎は、内視鏡検査にて、胃粘膜萎縮、点状発赤、粘液の付着、RACの消失等によって形態学的に確認できる場合が多い。生検による組織検査やピロリ菌の感染診断にて、より確実な診断となる。
症状
・慢性的な不快感
・自覚症状がない場合も多い
検査
・組織学的慢性胃炎:内視鏡的組織検査、ピロリ菌検査(尿素呼気試験法、血液抗体測定、糞便中抗原)
・形態学的慢性胃炎:内視鏡検査
・症候性胃炎:問診による診断
治療、処方例
【治療】
・組織学的慢性胃炎:ピロリ菌感染の場合、薬物投与によりピロリ菌を除菌する。
・形態学的慢性胃炎:ピロリ菌感染の有無を確認する。
・症候性胃炎:自覚症状を伴う場合は胃酸分泌抑制薬、消化管運動機能改善薬などを投与する。
・ピロリ菌の除菌判定は除菌治療終了後、PPIを中止し、少なくとも4週間以上あけて尿素呼気試験で行うこと。
・高度胃粘膜萎縮や腸上皮化生を伴う慢性胃炎では胃癌のリスクが高い。ピロリ菌除菌成功後も数年間は、1~2年に1回程度の定期的な内視鏡検査を行い胃癌の発生に注意する。
禁忌
キーワード、ポイント
・慢性胃炎とは、ピロリ菌の持続感染が主な原因の胃の炎症であり、消化性潰瘍や胃癌の発生に関連する。
・慢性胃炎の病態の本質は胃粘膜組織における慢性の炎症細胞浸潤である。
・通常、ピロリ菌感染のある胃には慢性胃炎があり、ピロリ菌感染のない胃には慢性胃炎はない。
・慢性胃炎が持続することにより、胃粘膜萎縮および腸上化生が進展する。
・ピロリ菌感染による慢性胃炎により胃酸分泌が影響される。
・慢性胃炎患者は、胃の不快症状を訴えることもあるが、無症候であることも多い。
・消化性潰瘍や胃癌のリスクとして重要である。
・除菌治療により、胃粘膜への炎症細胞浸潤は消失する。
・ピロリ菌感染による慢性胃炎を背景に胃・十二指腸潰瘍、胃癌、胃MALTリンパ腫、特発性血小板減少性紫斑病(ITP)などさまざまな疾患が発生する。
・内視鏡検査にて、高度胃粘膜萎縮や、腸上皮化生を認める慢性胃炎は胃癌の高リスクと考えられることから、除菌後の内視鏡による定期的なスクリーニング検査が重要。
・腸上皮化生が進行した胃ではピロリ菌は活動できず陰性となることがあるが、このような場合に最も胃癌リスクが高いので注意が必要である。
・ピロリ菌感染による慢性胃炎の自然経過中、約5%に胃癌が発生するといわれている。
○日本消化器病学会
「ヘリコバクター・ピロリ感染胃炎」に対する除菌治療に関するQ&A一覧
https://www.jsge.or.jp/member/shikkan_qa/helicobacter_pylori_qa
診療のすすめ方、考え方
・ほとんどの慢性胃炎は無症状であるため、スクリーニングの内視鏡検査などにて形態学的に確認されることが多い。

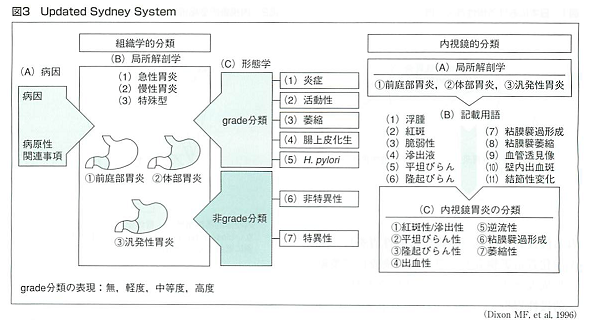
・組織学的慢性胃炎の診断には、Updated Sydney System(図3参照)を用いることが推奨される。原因は、ピロリ菌感染に起因するものがほとんどであり、胃粘膜の萎縮性変化を伴う。
・形態学的慢性胃炎は内視鏡検査で診断する。わが国では木村・竹本の内視鏡検査による胃粘膜の萎縮性変化をもとにした分類(図2参照)が用いられることが多い。
・症候性慢性胃炎は、消化性潰瘍や癌などの器質的疾患は認めないが上部消化器症状が持続するもの(機能性ディスペプシア〈FD〉)であり、問診による診断が中心となる。
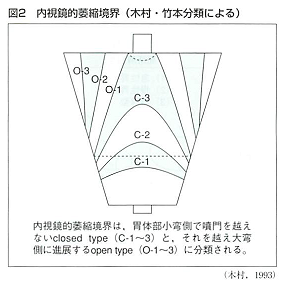
本分類法では Close (C) と Open (O)のそれぞれ1-3段階で萎縮の程度を分ける。
C-0 :萎縮なし
C-1:幽門付近の萎縮
C-2 :C-1 から胃体部小弯側の下1/3 程度に広がった萎縮
C-3 :C-1 から胃体部小弯側の下2/3 程度に広がった萎縮
O-1 :萎縮が小弯から胃前後壁に達したもの
O-2 :萎縮が小弯から胃壁に達し、胃前後壁内で広がっているもの
O-3 :萎縮が大弯にまで到達したもの
診断
・慢性胃炎は、内視鏡検査にて、胃粘膜萎縮、点状発赤、粘液の付着、RACの消失等によって形態学的に確認できる場合が多い。生検による組織検査やピロリ菌の感染診断にて、より確実な診断となる。
慢性胃炎の概念の違い
・組織学的慢性胃炎
ピロリ菌感染の検査を行う。胃粘膜の萎縮性変化を伴う。
・形態学的慢性胃炎
内視鏡検査や造影検査で診断する。
びらん、萎縮、過形成がみられる。
萎縮はピロリ菌陰性でも加齢とともに幽門側より進展するが通常ピロリ菌陰性では胃角までにとどまる。
・症候性慢性胃炎
消化性潰瘍や癌などは認めないが上部消化器症状が持続するものであり、問診による診断が中心となる。
・内視鏡的慢性胃炎
|
ピロリ菌陽性胃でよく見られる所見 |
萎縮性、過形成性、化成性、肥厚性 |
|
ピロリ菌感染がなくても見られる所見 |
表層性、びらん性 |
・複数のピロリ菌の検査が陰性であれば、慢性胃炎はほぼ除外される。ただし、PPI内服による偽陰性)、慢性胃炎が進行し腸上皮化生が進展した結果のピロリ菌の陰性化、およびピロリ菌の除菌後胃には注意が必要である。
・ピロリ菌感染胃に特徴的な内視鏡所見
胃粘膜萎縮、粘液付着、襞肥厚、点状発赤、キサントーマ、鳥肌粘膜
症状
・慢性的な不快感
・自覚症状がない場合も多い
検査
・組織学的慢性胃炎:内視鏡的組織検査、ピロリ菌検査(尿素呼気試験法、血液抗体測定、糞便中抗原)
・形態学的慢性胃炎:内視鏡検査
・症候性胃炎:問診による診断
鑑別診断
・胃癌(スキルス型)
・門脈圧亢進性胃症
・自己免疫性胃炎(悪性貧血)
・消化管アミロイド
治療、処方例
【治療】
・組織学的慢性胃炎:ピロリ菌感染の場合、薬物投与によりピロリ菌を除菌する。
・形態学的慢性胃炎:ピロリ菌感染の有無を確認する。
・症候性胃炎:自覚症状を伴う場合は胃酸分泌抑制薬、消化管運動機能改善薬などを投与する。
・ピロリ菌の除菌判定は除菌治療終了後、PPIを中止し、少なくとも4週間以上あけて尿素呼気試験で行うことが望ましい。
・ピロリ菌の除菌後には胃酸分泌能の回復により胃食道逆流症状が10%程度で見られる。
・高度胃粘膜萎縮や腸上皮化生を伴う慢性胃炎では胃癌のリスクが高い。ピロリ菌除菌成功後も数年間は、1~2年に1回程度の定期的な内視鏡検査を行い胃癌の発生に注意する。
【処方例】
○組織学的胃炎、形態学的胃炎、内視鏡的胃炎
ピロリ菌の除菌
・一次除菌:プロトンポンプ阻害薬(PPI)+アモキシシリン+クラリスロマイ
・二次除菌:プロトンポンプ阻害薬(PPI)+アモキシシリン+メトロニダゾール
○症候性胃炎
・ガスターD錠(10mg) 2錠 分2 朝 夕 食後
・ガスモチン錠(5mg) 3錠 分3 食前 または 食後
禁忌
患者指導
専門医に紹介
・ピロリ感染胃炎が強く疑われ、除菌を専門医で行いたいと希望された場合
・二次除菌治療で不成功の場合、三次除菌以降については専門医に相談する。(保険適用外)
・機能性ディスペプシア(FD)で、内科的薬物治療で効果がなく精神科的な治療が必要と思われる場合