1型糖尿病 総論
2015.11.27 メディビトの知恵概要
ポイント
・発症病態は膵β細胞を標的とする自己免疫(T細胞機能の異常)により、膵β細胞が破壊されて発症する。
・発症年齢は小児から思春期が多い。
・肥満は認められないことが多い。
・膵島関連自己抗体の陽性率が高い。
・家族歴は2型糖尿病に比べて少ない。
・高血糖をしめすが、HbA1cはほぼ正常。
・内因性インスリン分泌能としてのC-ペプチドが著しく低下。
・膵島関連自己抗体が陽性。
・糖尿病の診断早期より継続してインスリンが必要。
・糖尿病性ケトアシドーシスの発症に注意する。
・1型糖尿病は原則としてすべて専門医に紹介。
・特に劇症、急性発症については、必ず専門医に紹介。
診断
症状
・糖尿病は典型的な症状および徴候によって示される。
・血糖測定によって確定される。
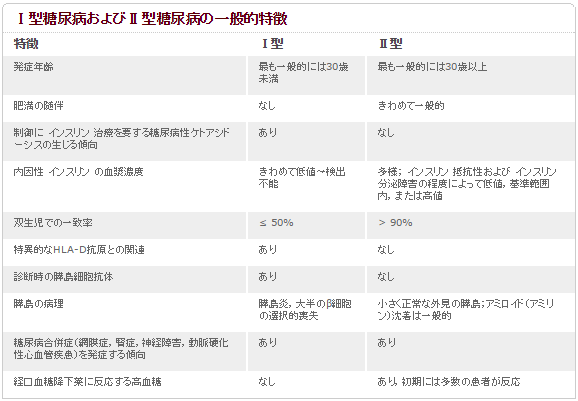 製薬会社MSD「THE MERCK MANUALS」引用
製薬会社MSD「THE MERCK MANUALS」引用
検査
・基本は血糖、HbA1c、グリコアルブミン、尿ケトン体(血中ケトン体)、C-ペプチド、GAD抗体。
・急性代謝失調時でケトン体が陽性の場合は、動脈血液ガス(pH、HCO3-)を加える。
・空腹時や食後に血糖値を測定する。
治療、処方例
・基本的にインスリンを必要とする。
・高血糖をコントロールして症状を改善し合併症を予防すると同時に、低血糖の出現を最小限にとどめる。
・治療目標は、HbA1c値を7%未満に維持する。
・全ての患者で重要となる要素は、患者教育、食事指導、運動指導、および血糖コントロールのモニタリング。
禁忌
キーワード、ポイント
・発症病態は膵β細胞を標的とする自己免疫(T細胞機能の異常)により、膵β細胞が破壊されて発症する。
・破壊の速度により、劇症、急性発症、緩徐進行の亜型に分類される。
・家族歴は2型糖尿病に比べて少ない。
・発症年齢は小児から思春期が多い。
・肥満は認められないことが多い。
・自己抗体は膵島関連自己抗体(GAD抗体、IA-2抗体、インスリン自己抗体、ZnT8抗体)の陽性率が高い。
診療のすすめ方、考え方
<劇症1型糖尿病の診断>
糖尿病症状出現後
・発症1週間前後以内で糖尿病ケトアシドーシスを発症するもHbA1cはほぼ正常。
・内因性インスリン分泌能としてのC-ペプチドが著しく低下。
<急性発症1型糖尿病の診断>
糖尿病症状出現後
・約3カ月以内で糖尿病ケトーシスあるいはケトアシドーシスに陥る。
・糖尿病の診断早期より継続してインスリンが必要。
・膵島関連自己抗体(GAD抗体、IA-2抗体、インスリン自己抗体、ZnT8抗体)が陽性。
・膵島関連自己抗体陰性であるが内因性インスリンが欠乏(空腹時血清Cペプチド<0.6ng/ml)している場合も「急性発症1型糖尿病」と診断。
<緩徐進行1型糖尿病の診断>
・GAD抗体もしくは膵島細胞抗体(ICA)が陽性。
・糖尿病の発症時(もしくは診断時)、糖尿病ケトーシスもしくはケトアシドーシスはなく、ただちにはインスリンが必要とならない。
診断
症状
・糖尿病は典型的な症状および徴候によって示される。
・血糖測定によって確定される。

製薬会社MSD「THE MERCK MANUALS」引用
検査
・基本は血糖、HbA1c、グリコアルブミン、尿ケトン体(血中ケトン体)、C-ペプチド、GAD抗体。
・急性代謝失調時でケトン体が陽性の場合は、動脈血液ガス(pH、HCO3-)を加える。
・空腹時や食後に血糖値を測定する。
・空腹時血糖は10時間以上絶食したあとの血糖で、食後血糖値は食事開始後の血糖。
・食後何時間後の採血かを記録。
鑑別診断
治療、処方例
・インスリンを必要とする。
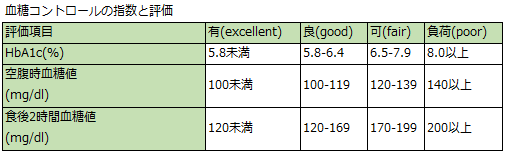
・高血糖をコントロールして症状を改善し合併症を予防すると同時に、低血糖の出現を最小限にとどめる。
・治療目標は、日中は80〜120mg/dL。
・就寝前は、100〜140mg/dLに血糖値を維持する(家庭での測定によって決定し、HbA1c値を7%未満に維持する。
・全ての患者で重要となる要素は、患者教育、食事指導、運動指導、および血糖コントロールのモニタリング。
禁忌
患者指導
<食事>
・個人の状況に合わせる。
・インスリンの用量と炭水化物の摂取量とを釣り合わせて生理的なインスリン補充に役立てるために、カーボカウントまたは炭水化物交換システムを使用する。食事中の炭水化物量の“カウント”は、食前のインスリン用量の算出に使用する。食事中の炭水化物15gにつき1単位の超速効型インスリンを必要とする。このアプローチには詳細な患者教育が必要。
<運動>
・どのようなレベルであれ耐容できる程度まで身体活動を漸増させることができるかを教育する。
・運動中に低血糖症状を経験する患者には、血糖値を測定し、炭水化物を摂取するか運動前のインスリンの用量を減らし、運動直前の血糖値が基準範囲をわずかに上回るように指導する。
激しい運動中に生じる低血糖では、運動中に炭水化物、典型的には5〜15gの蔗糖または他の単糖の摂取する。
専門医に紹介
・1型糖尿病は原則としてすべて専門医に紹介。
・特に劇症、急性発症については、必ず紹介。